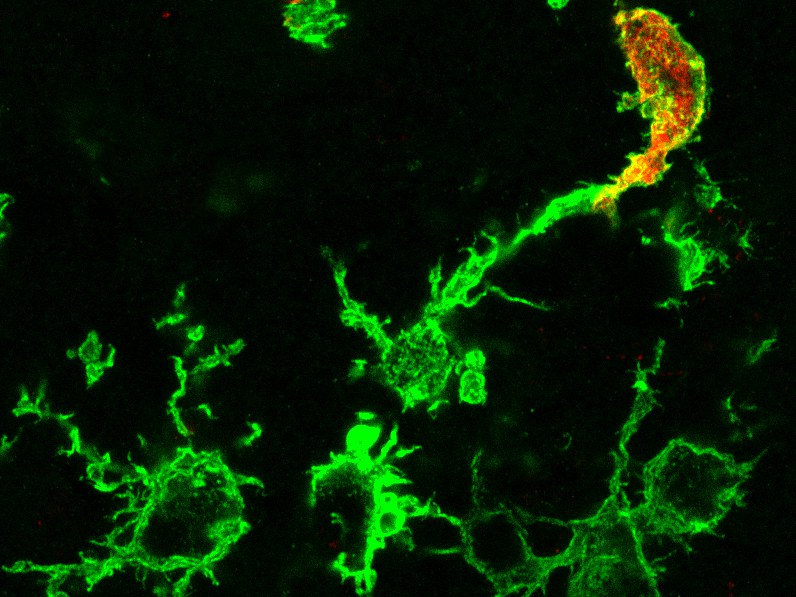
Makrophagen bedeutet im altgriechischen so viel wie „Riesenfresszellen“. Es handelt sich dabei um Bestandteile unseres angeborenen Immunsystems, die in jedem Gewebe unseres Körpers vorkommen. Im Gehirn werden diese ansässigen Immunzellen Mikroglia genannt, sie sind für die normale Hirnentwicklung und -funktion unablässig. Während Entzündungsvorgängen, zum Beispiel nach einem Schlaganfall, bei Infektionen des Gehirns, Multipler Sklerose oder auch bei der Alzheimer-Erkrankung, kommen weitere Makrophagen ins Spiel, die aus dem Knochenmark rekrutiert werden. Macht es hinsichtlich der Gehirnerkrankungen einen Unterschied, ob die Makrophagen im Gehirn ansässig oder ins Gehirn eingewandert sind? Diese Frage war bislang immer noch ungeklärt, weil Wissenschaftler die beiden Zellarten mit herkömmlichen Mitteln nicht voneinander unterscheiden konnten.
Genau hier setzt die Forschung der Arbeitsgruppe um Prof. Dr. Ralf Stumm vom Universitätsklinikum Jena und seiner Partner Prof. Dr. Elvira Mass von der Universität Bonn und Prof. Dr. Frederic Geissmann vom Memorial Sloan Kettering Cancer Center in New York (USA) an. Das Team untersuchte Mäuse, bei denen die genetische Information für einen molekularen Schalter in ein Cxcr4 genanntes Gen eingebracht wurde. Aktiviert man diesen Schalter mit einem speziellen Wirkstoff, so erzeugen Stammzellen im Knochenmark, von denen alle im Blut zirkulierenden Immunzellen abstammen, fortan ein farbig fluoreszierendes Protein.
Mikroglia im Gehirn leuchten nicht
„Der Trick an unserem Modell ist, dass diese Eigenschaft auf die im Blut zirkulierenden Tochterzellen übergeht, wohingegen ansässige Mikroglia im Gehirn nicht markiert werden“, sagt der Pharmakologe Stumm. Man kann also eingewanderte Immunzellen einfach an ihrer Farbe von Mikroglia unterscheiden. So konnten die Forscher nachweisen, dass sich während eines gesunden Mäuselebens praktisch keine von Knochenmarksstammzellen gebildeten Makrophagen im Gehirn ansiedeln. Dies ergänzt frühere Befunde der Professoren Geissmann und Mass, dass in Geweben ansässige Makrophagen bereits sehr früh während der embryonalen Entwicklung entstehen, den gesamten Embryo besiedeln und sich fortan durch Zellteilung selbst erhalten.
Mithilfe ihrer modellhaften Untersuchung an Mäusen fanden die Forscher nun heraus, dass kurz nach einem Schlaganfall zahlreiche aus dem Blut eingewanderte Makrophagen abgestorbenes und angrenzendes gesundes Hirngewebe befallen. Anders als bisher vermutet, zogen sich die Fremdlinge in den nachfolgenden Tagen vollständig aus dem gesunden Hirngewebe zurück und waren dann nur noch im abgestorbenen Hirngewebe zu finden.
Forscher inaktivierten die Cxcr4-Genfunktion
Im nächsten Schritt inaktivierten die Forscher die Cxcr4-Genfunktion, wobei sie den molekularen Schalter, der ihnen beim Aufspüren der eingewanderten Immunzellen hilft, intakt ließen. „Wir interessierten uns für Cxcr4, weil dieses Protein wie eine Antenne – also als Rezeptor – für einen Botenstoff fungiert, der an Entzündungsvorgängen im Gehirn beteiligt sein soll“, sagt Prof. Stumm. Die Forscher fanden, dass ein Schlaganfall bei fehlender Cxcr4-Funktion zunächst weniger Makrophagen ins Gehirn lockte. Die eingewanderten Makrophagen zogen sich in den Folgetagen nur unvollständig in das tote Hirngewebe zurück. Einige verblieben viel zu lang im gesundem Hirngewebe und verhinderten, dass dort ansässigen Mikroglia zur Ruhe kamen.
„Zudem wurden zahlreiche Gene, die für eine schützende Immunantwort notwendig sind, in den eingewanderten Makrophagen nicht angeschaltet, wohingegen entzündungsfördernde Gene in den ansässigen Makrophagen zu stark ausgebildet wurden“, sagt Prof. Mass, die Mitglied im Exzellenzcluster ImmunoSensation der Universität Bonn ist. Weiterhin führte das Fehlen des Cxcr4-Rezeptors bei Mäusen mit einem Schlaganfall zu einem leicht vergrößerten Gewebeschaden und zu einem schlechteren Gesamtzustand der Mäuse.
Genetischer Schalter ist ein universelles Werkzeug
Insgesamt sehen die Forscher zwei Meilensteine erreicht: Ihr genetischer Schalter ist ein universelles Werkzeug, mit dem Wissenschaftler die Funktion der aus dem Knochenmark stammenden Immunzellen besser untersuchen können. Außerdem zeigen sie, dass der Cxcr4-Rezeptor Teil einer Immunantwort ist, mit der aus dem Knochenmark stammende Makrophagen das geschädigte Gehirn schützen. „Je besser wir die räumliche und zeitliche Aktivierung vom Cxcr4 Molekül während eines Schlaganfalls verstehen, desto besser können wir Patienten mit Cxcr4-inhibierenden Medikamenten in der Zukunft behandeln“, sagt Prof. Stumm.
Publikation: Yves Werner, Elvira Mass, Praveen Ashok Kumar, Thomas Ulas, Kristian Händler, Arik Horne, Kathrin Klee, Amelie Lupp, Dagmar Schütz, Friederike Saaber, Christoph Redecker, Joachim L. Schultze, Frederic Geissmann & Ralf Stumm: Cxcr4 distinguishes HSC-derived monocytes from microglia and reveals monocyte immune responses to experimental stroke, Nature Neuroscience, DOI: 10.1038/s41593-020-0585-y
Kontakt für die Medien:
Prof. Dr. Elvira Mass
Life & Medical Sciences Institute (LIMES)
Universität Bonn
Tel. +49-(0)228-7362848
E-Mail: elvira.mass@uni-bonn.de
Prof. Dr. Ralf Stumm
Institut für Pharmakologie und Toxikologie
Universitätsklinikum Jena
Tel. +49-(0)-3641-9325680
E-Mail: ralf.stumm@med.uni-jena.de